«En un estado democrático no podemos embanderarnos en un planteo proveniente de un dogma religioso cuando lo que esta en juego es la salud pública», afirma Leonel Briozzo, ex subsecretario del Ministerio de Salud Pública uruguayo. Uruguay sancionó la ley de Interrupción Voluntaria del Embarazo hace ya cinco años y hoy es uno de los países con las tasas de mortalidad materna y de abortos más bajas de todo el mundo. A continuación, distintos expertos explican para La Primera Piedra los resultados de un modelo que escuchó los derechos de las mujeres. (Foto: El Observador)
“En estos últimos cinco años, la ley puso el tema del aborto inseguro y de los derechos de las mujeres a decidir dentro del sistema de salud pública y, además, el rol que los profesionales tenemos para asistir también ha cambiado”, cuenta para La Primera Piedra la ginecóloga Verónica Fiol, docente de la Clínica Ginecotocológica A, de Uruguay, reconocida por la defensa y promoción de los derechos sexuales y reproductivos. “Antes se lo veía muchas veces con temor o vergüenza, pero ahora las mujeres se sienten mucho más cómodas en el ingreso al sistema, en decir que tienen un embarazo y que lo quieren interrumpir por la causa que fuera, sabiendo que es la opción que tienen que tomar en un momento determinado de sus vidas”, agrega.
“Antes se lo veía muchas veces con temor o vergüenza, pero ahora las mujeres se sienten mucho más cómodas en el ingreso al sistema de salud pública, en decir que tienen un embarazo y que lo quieren interrumpir por la causa que fuera, sabiendo que es la opción que tienen que tomar en un momento determinado de sus vidas».
En Uruguay, el aborto está regulado por la Ley Nº 18.987 de Interrupción Voluntaria del Embarazo desde octubre del 2012, momento en que se despenalizó su práctica – vale aclarar que, aunque no lleva pena, la figura continúa presente en el Código -. Sin embargo, hubo un período anterior que hizo posible la transición hacia un modelo hoy reconocido a nivel internacional. “Hay tres grandes momentos históricos que son importantes de comprender”, comenta en diálogo con La Primera Piedra Leonel Briozzo, ex subsecretario del Ministerio de Salud de Uruguay. “El primero fue hasta el 2001-2002, cuando el aborto estaba penalizado y no había ninguna norma sanitaria al respecto. Desde ese momento hasta el 2012 se implementó el programa de Iniciativas Sanitarias Contra el Aborto Provocado en Condiciones de Riesgo”.
(Leer nota relacionada: La lucha por el aborto en Sudamérica: ¿qué dicen las leyes en cada país?)

Foto: Diego Battiste
Los pasos antes de la Ley
De acuerdo a Briozzo, el modelo conocido como de reducción de riesgo y daño fue lo que luego permitió una implementación exitosa de la ley. “Generó una conciencia de que estábamos ante un problema social y sanitario más que filosófico o religioso, y logró que gran parte de los profesionales se vincularan con el aborto como un tema de salud”, afirma. La idea se gestó desde el ámbito académico y médico frente a la magnitud de muertes por abortos registradas en 2001 y 2002. Lo que hicimos fue generar una propuesta con la cual habilitamos a que las mujeres vinieran a consultar confidencialmente si querían interrumpir un embarazo”. Esta iniciativa, que comenzó en el Centro Hospitalario Pereira Rossell de Montevideo, en el marco de una ordenanza ministerial, implicó un protocolo de asistencia pre y post aborto con el que se brindaba información.
«El modelo de reducción de riesgos y daños por abortos inseguros generó una conciencia de que estábamos ante un problema social y sanitario más que filosófico o religioso, y logró que gran parte de los profesionales se vincularan con el aborto como un tema de salud».
El asesoramiento a la mujer sobre los métodos para abortar en caso de así quererlo y el seguimiento posterior en caso de complicaciones constituyeron una base fundamental que no solo permitió, años después, llevar a la práctica la despenalización, sino que además impactó fuertemente en la disminución de la mortalidad materna. “Se creó una masa crítica de gente comprometida con el tema y se formaron núcleos o grupos de salud sexual y reproductiva prácticamente en todas las instituciones. La implementación de la ley no fue entonces desde cero, porque ya venía de un proceso y una política de reducción de riesgos y daños”, agrega en diálogo con La Primera Piedra el ginecólogo Francisco Cóppola, integrante de la Clínica Ginecotocológica A.
(Leer nota relacionada: Aborto legal: ¿por qué es una cuestión de salud pública?)
De este modo, a raíz del programa de Iniciativas Sanitarias, se realizaron campañas de sensibilización y capacitaciones en todo el país que además fueron fundamentales en la práctica del aborto con medicamentos, método que hoy es utilizado en el 98% de las interrupciones. Según Verónica Fiol, el uso combinado de mifepristona y misoprostol, recomendado en las guías de la Organización Mundial de la Salud y de la Federación Internacional de Ginecología, favoreció también la adherencia de los profesionales al modelo. “Los medicamentos hacen que el aborto sea una experiencia muy íntima y confidencial que, si la mujer lo desea, puede llevar adelante de forma ambulatoria en su casa. La interrupción se pone así en manos de la mujer, lo que la empodera y, sobre todo en las primeras etapas, separa al profesional de la salud del ejercicio específico”, afirma Fiol.
(Leer nota relacionada: ¿Qué es el misoprostol?)

Foto: AFP
Los resultados del modelo uruguayo
Después de cinco años de implementación de la Ley de Interrupción Voluntaria del Embarazo y a casi quince del programa de reducción de riesgos y daños, los resultados del modelo uruguayo son reconocidos a nivel mundial. “Uruguay es el segundo país con menos mortalidad materna en América al registrar 14 muertes cada 100 mujeres, aventajado solo por Canadá, que tiene 11 cada 100”, comenta Briozzo. “Además, disminuyó el riesgo de la práctica de aborto: prácticamente no hay ninguna complicación. Y, lo tercero, es que la disminución de la mortalidad materna impacta en la mortalidad infantil, que hoy en nuestro país es una de las más bajas de todo el mundo. Esto se vincula con el hecho de que, cuando la mujer muere o queda en situación de salud carenciada, la mortalidad en niños aumenta”, dice.
“Uruguay es el segundo país con menos mortalidad materna en América al registrar 14 muertes cada 100 mujeres, aventajado solo por Canadá, que tiene 11 cada 100”, comenta Leonel Briozzo, ex subsecretario del Ministerio de Salud uruguayo.
A diferencia de lo sostenido por quienes se oponen a la legalización en Argentina, otro de los puntos a destacar es que, gracias a la normativa, las tasas de aborto descendieron a un 11,3 cada 1000 mujeres de entre 15 y 44 años, alcanzado niveles similares a Portugal (9‰), Italia (10‰) o España (12‰). Hacia principios del 2000, la tasa era de 38.5. De acuerdo a los datos aportados por Verónica Fiol, desde que se puso en marcha la ley hasta la fecha se realizaron alrededor de 45 mil interrupciones en condiciones seguras. Si bien los registros muestran un incremento en el primer período de tiempo, los números luego se estabilizan y comienzan a descender hasta alcanzar una meseta. “La experiencia mundial y la propia muestran que las tasas no aumentan”, sostiene Briozzo. “No es solo por la despenalización, sino también por una política de anticoncepción muy abierta en todo el sistema de salud y la educación sexual a nivel público y privado”.
(Leer nota relacionada: 5 lugares comunes sobre el aborto que afectan los derechos de las mujeres)

Foto: Getty Images
Otro de los argumentos utilizados por quienes se oponen al aborto en el Congreso argentino es el supuesto impacto negativo que, según sostienen, la legalización tendría en las tasas de fecundidad, como si se tratase de un “método anticonceptivo” con consecuencias para la densidad de población. Los análisis del modelo uruguayo muestran una vez más lo endeble de estas conjeturas. Patricia Triunfo, integrante del Departamento de Economía de la Facultad de Ciencias Sociales de la Universidad de la República de Uruguay realizó una investigación en forma conjunta con José Ignacio Antón y Zuleika Ferre en la que midieron la incidencia de la Ley IVE en la fecundidad tanto en base al número de nacimientos, como a aquellos indicadores que refieren a la calidad del proceso del embarazo (número de visitas prenatales) que redundan en mejores resultados para el niño.
Luego de la ley, se redujo en un 11 por ciento los embarazos no planificados (que entendemos fueron los afectados por la política) en mujeres de entre 20 y 34 años con educación secundaria, quienes aportan el 70 por ciento de los nacimientos en el país.
Tal como explicó Triunfo a La Primera Piedra, si bien Uruguay cuenta con estadísticas vitales que lo hacen comparable a países desarrollados, como alta esperanza de vida al nacer, sus indicadores encubren condiciones de desigualdad de la reproducción biológica y social del país, con tasas de fecundidad mayores en los hogares pobres y altas tasas de maternidad adolescente. “En este marco encontramos que, luego de la ley, se redujo en un 11 por ciento los embarazos no planificados (que entendemos fueron los afectados por la política) en mujeres de entre 20 y 34 años con educación secundaria, quienes aportan el 70 por ciento de los nacimientos en el país. A su vez, hallamos que la salud de los recién nacidos mejoró, pues los embarazos no planificados generalmente registran menos controles prenatales, los bebés tienen menor peso al nacer y un apgar —examen realizado en el minuto 1 y 5 luego del nacimiento— más bajo”, comenta Triunfo.
(Leer nota relacionada: Aborto legal: más de 3 mil razones por las que la democracia está en deuda)

Los obstáculos
De acuerdo a lo relatado por Briozzo, «cuando empezó el modelo de reducción de riesgos y daños fue una ínfima minoría la que se negaba porque era algo que se entendía como parte de la labor profesional». Muy poca gente cuestionó la difusión de información, teniendo en cuenta que se trata de un derecho humano básico. Con la ley fue diferente. «Hubo dificultades en algunas regiones, como en Salto, al norte de Uruguay, donde el 100% de los ginecólogos hicieron objeción de conciencia», contó Francisco Cóppola. Esto requirió que tuvieran que trasladarse equipos a distintos departamentos especialmente destinados a las consultas de salud sexual y reproductiva. «El problema no es la objeción de conciencia en sí misma, que es un derecho que los profesionales tenemos si no, muchas veces, la falsa objeción de conciencia, que es una forma de evitar asistir a las mujeres con un embarazo no buscado y obstaculizarlo«, expresa Fiol.
«Hubo dificultades en algunas regiones, como en Salto, al norte de Uruguay, donde el 100% de los ginecólogos hicieron objeción de conciencia», contó Francisco Cóppola. Esto requirió que tuvieran que trasladarse equipos a distintos departamentos especialmente destinados a las consultas de salud sexual y reproductiva».
En los inicios de la implementación de la ley, los datos del Ministerio de Salud registraban alrededor de un 30% de objeción de conciencia a nivel nacional. Según Fiol, hoy eso está comenzando a cambiar: «Creemos que con la formación de nuevos residentes y ginecologos ese problema se va a ir pasando a un segundo plano desde el punto de vista general». «A nivel social es un asunto logrado», dice Cóppola. «En 2013, los grupos que se llaman pro vida – que no lo son porque pro vida somos los que reducimos las muertes maternas y las tasas de aborto – trataron e implementar una consulta popular para llegar a un referéndum y el apoyo que tuvieron fue de un 8%. Esto significa que la sociedad uruguaya se expresó en función de la de aceptación de la despenalización del aborto».
(Leer nota relacionada: ¿En qué afecta la objeción de conciencia a la legalización del aborto?)
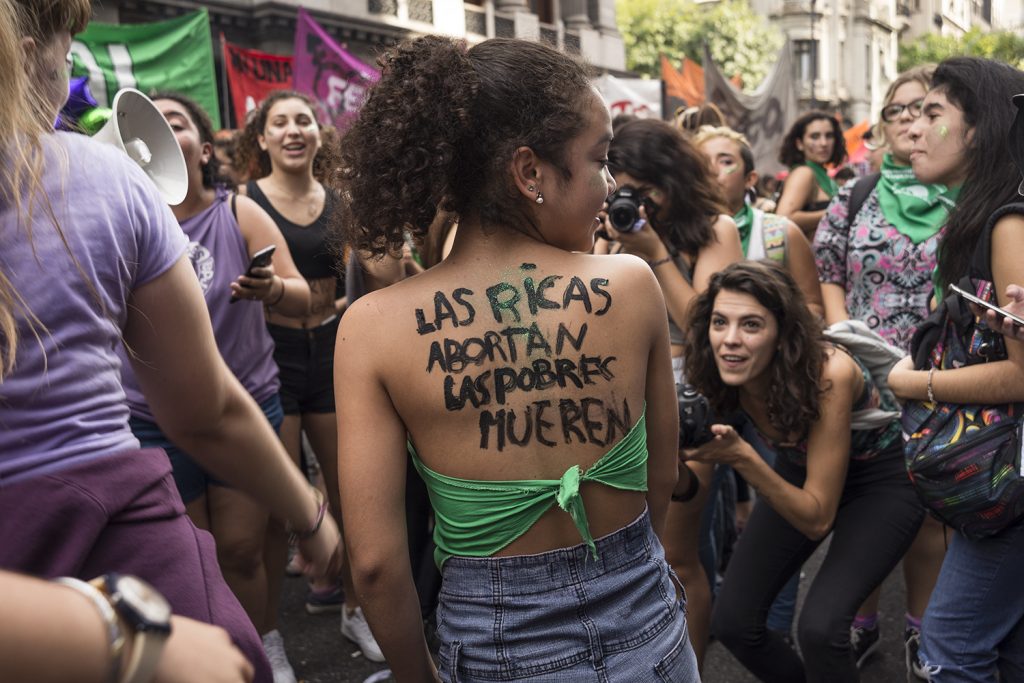
Foto: Nadia Díaz
La ley fue parte de un duro proceso de negociaciones del momento político y, como tal, tiene algunos puntos dificultosos. Tal como relató Triunfo, formó parte de un largo camino parlamentario que se inició en 2007 a partir de una nueva Ley de “Salud Sexual y Reproductiva” aprobada en noviembre de 2008 y vetada por el presidente Tabaré Vázquez en su primer mandato. El gobierno de José Mujica reeditó la discusión a fines de 2011, lo que terminó en la aprobación y reglamentación de la ley de IVE actual. Los expertos consultados coinciden en los obstáculos que representan los artículos que exigen la obligatoriedad de un equipo interdisciplinario que se entreviste con la mujer antes de la interrupción, el «período de reflexión» de cinco días o el hecho de que sean solo los ginecólogos los que tengan la posibilidad de prescribir la medicación. Sin embargo, aunque puede mejorarse, los resultados hablan por sí mismos.
(Leer nota relacionada: Aborto: ¿por qué es necesario hablar de legalización y no solo de despenalización?)
«Si uno es pro vida, tiene que despenalizar el aborto», afirma Briozzo. «En un estado democrático no podemos embanderarnos en un planteo proveniente de un dogma religioso cuando lo que esta en juego es la salud pública».
En estos años, Uruguay logró eliminar las muertes maternas asociadas a las interrupciones del embarazo en condiciones de riesgo. «Si uno es pro vida, tiene que despenalizar el aborto», afirma Briozzo. «En un estado democrático no podemos embanderarnos en un planteo proveniente de un dogma religioso cuando lo que esta en juego es la salud pública«. Con la conciencia de estar frente a una problemática con una solución concreta, el estado uruguayo terminó con la muerte de quienes no contaban con los recursos para acceder a lo que ahora es un derecho para todas las mujeres. Se acerca ahora el momento de que el parlamento argentino finalmente concrete el tan ansiado debate, en un contexto histórico que ya no tiene marcha atrás.
También te puede interesar
¿Por qué el derecho al aborto no es inconstitucional?
Cuando la moral mata: Ana Acevedo y la negativa al aborto no punible
El aborto y la criminalización de las mujeres: los casos que se recordaron en el Congreso
¿De dónde surgen los números del aborto clandestino?
Frases absurdas sobre el aborto que dejó el debate en el Congreso


